
 4,448 Views
4,448 Viewsโรคของต่อมไร้ท่อและเมแทบอลิซึม
ต่อมไร้ท่อเป็นอวัยวะของร่างกายที่หลั่งสารที่มี ชื่อเรียกว่า ฮอร์โมน (hormones) เข้าสู่หลอดเลือด โดยตรงโดยไม่ผ่านท่อ เช่นเดียวกับต่อมอื่นๆ ของร่าง กาย ต่อมไร้ท่อที่สำคัญของร่างกายได้แก่ ต่อมใต้ สมอง (pituitary gland) ต่อมไทรอยด์ (throid gland) ต่อมอะดรีนัล (adrenal or suprarenal gland) ตับอ่อน รังไข่ในผู้หญิง และอัณฑะในผู้ชาย
โรคของต่อมไทรอยด์
ต่อมไทรอยด์ เป็นต่อมซึ่งตั้งอยู่ส่วนล่างของคอประกอบไปด้วยกลีบ ๒ กลีบ อยู่ทางด้านข้าง โดยมีส่วนอิสท์มัส (isthmus) ติดต่อตรงกลาง ซึ่งส่วนอิสท์มัสนี้ จะคร่อมหลอดลม ประมาณระดับของหลอดลมวงที่ ๒ และ ๓ ต่อมไทรอยด์เป็นต่อมไร้ท่อที่ใหญ่ที่สุดในร่างกาย และมีน้ำหนักประมาณ ๒๐ กรัม ต่อมไทรอยด์มีหน้าที่สร้างฮอร์โมนที่สำคัญของร่างกาย คือ ไทร็อกซิน (thyroxin) และแคลซิโทนิน (calcitonin)
โรคคอพอกสามัญ
ภาวะที่ต่อมไทรอยด์โตเกินปกติเรียกว่า โรคคอพอก โรคคอพอกสามัญเป็นโรคคอพอก ซึ่งผู้ป่วยมักไม่มีอาการผิดปกติอย่างใด สาเหตุที่สำคัญของโรคคอพอกสามัญ ได้แก่ การขาดธาตุไอโอดีน ซึ่งอาจพบได้เป็นประจำถิ่น โรคคอพอกสามัญประจำถิ่นจากการขาดธาตุไอโอดีน อาจพบได้บางตำบลทางภาคเหนือ แม้ว่าจะมีไอโอดีนในอาหารที่กินพอเพียง การที่เป็นเช่นนี้อาจเป็นเพราะ มีอาการขาดเอนไซม์บางชนิด ซึ่งจำเป็นในขบวนการการผลิตฮอร์โมนของต่อมไทรอยด์ และการขาดเอนไซม์ดังกล่าว มักเป็นความผิดปกติทางเมแทบอลิซึมที่เป็นแต่กำเนิด สาเหตุอื่นๆ ได้แก่ การที่ผู้ป่วยกินอาหาร หรือสารบางชนิด ซึ่งเป็นพิษ หรือไปจำกัดการผลิตฮอร์โมนของต่อมไทรอยด์นอกจากนี้ โรคคอพอกสามัญมักพบได้บ่อย ในหญิงวัยรุ่น โดยที่ต่อมไทรอยด์นั้น ยังสามารถทำงานได้เป็นปกติ และอาการคอพอกสามัญในหญิงวัยรุ่นดังกล่าวมักดีขึ้นเอง ผู้ป่วยที่เป็นโรคคอพอกสามัญส่วนใหญ่อาจไม่พบสาเหตุที่แน่นอน
การรักษาโรคคอพอกสามัญขึ้นอยู่กับสาเหตุ เช่น การให้ไอโอดีนในผู้ป่วยที่เป็นโรคคอพอกสามัญชนิดขาดไอโอดีน การที่มีกฎหมายควบคุมให้มีการผสมไอโอดีนในเกลือแกง จะช่วยป้องกันมิให้เกิดมีโรคคอพอกสามัญประจำถิ่นเกิดขึ้นได้

โรคคอพอกเป็นพิษ
โรคคอพอกเป็นพิษ คือภาวะที่มีการทำงานของต่อมไทรอยด์เกินปกติ โรคคอพอกเป็นพิษอาจจำแนกได้หลายชนิด แต่ชนิดที่พบได้บ่อยมีชื่อเรียกว่า โรคแบบเกรฟ (Grave's disease)

อาหารทะเลทุกชนิด และเกลือสมุทร มีธาตุไอโอดีน ช่วยป้องกันโรคคอพอก
โรคคอพอกเป็นพิษอาจเกิดขึ้นได้ในผู้ป่วยที่เป็นโรคคอพอกชนิดเป็นปุ่ม ซึ่งอาจจะเป็นปุ่มเดี่ยว หรือหลายปุ่ม และยังอาจเกิดขึ้นได้ ในผู้ป่วยที่มีอาการคอพอกชนิดทั่วๆ ไป โดยที่อาจจะไม่มีอาการทางตาร่วมด้วย

อาหารทะเลทุกชนิด และเกลือสมุทร มีธาตุไอโอดีน ช่วยป้องกันโรคคอพอก
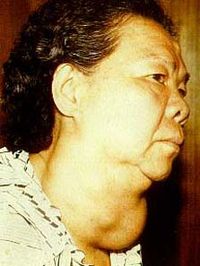
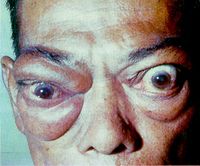
อาการที่สำคัญของโรคคอพอกเป็นพิษคือ อาการที่ไวต่อการกระตุ้น มีความผิดปกติทางอารมณ์ได้ง่าย มีอาการมือสั่น เหงื่อออกมาก เป็นคนขี้ร้อน และมีอาการใจสั่น นอกจากนี้ปรากฏว่า ผู้ป่วยมักมีน้ำหนักตัวลดลง แม้ว่า จะกินอาหารได้ดี และบางครั้ง อาจจะมีอาการท้องร่วงร่วมด้วย ในกรณีที่เป็นโรคคอพอกเป็นพิษ อาจปรากฏว่า ประจำเดือนจะขาดหายไป หรือมีประจำเดือนน้อยกว่าปกติ อาการอื่นๆ นอกจากนี้ ได้แก่ อาการอ่อนแรงของแขนขา และอาการอ่อนเพลีย อาการแสดงที่สำคัญ นอกเหนือจากอาการแสดงที่สนับสนุนอาการของผู้ป่วยดังกล่าวข้างต้น ได้แก่ อาการทางตา โดยเฉพาะอย่างยิ่งอาการตาโปน ซึ่งจะเห็นได้ชัด เพราะนัยน์ตาทั้งสองข้างจะมีลักษณะโปนออกมาจากเบ้าตา ทำให้คล้ายจ้องมองอยู่ตลอดเวลา ผิวหนังของผู้ป่วยจะปรากฏว่า มีเหงื่อออกตลอดเวลา ทำให้ผิวหนังชื้นและอุ่น ชีพจรของผู้ป่วยจะเร็วกว่าปกติ โดยเฉพาะอย่างยิ่ง ในเวลานอนหลับ จะปรากฏว่า ชีพจรเร็วกว่า ๘๐ ครั้งต่อนาที และอาจจะมีความดันเลือดซีสโทลิกสูงเกินปกติ
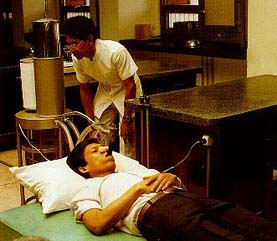
การวินิจฉัยโรคที่สำคัญ อาศัยลักษณะทางคลินิก ร่วมกับการตรวจหน้าที่การทำงาน ของต่อมไทรอยด์ เช่น การตรวจบีเอ็มอาร์ (BMR ย่อมาจาก basal metabolic rate) จะปรากฏว่า มีค่าสูง และอัตราการจับตัวของกัมมันตไอโอดีน (๑๓๑ ไอโอดีน) โดยต่อมไทรอยด์จะเพิ่มขึ้น ระดับของไอโอดีน ซึ่งจับกับโปรตีนในพลาสมา จะเพิ่มขึ้นเช่นเดียวกัน นอกจากนี้การตรวจการกดด้วยไทรไอโอโดไทโรนีน (triiodothironine) จะปรากฏว่า ไม่สามารถที่จะกดให้การจับกัมมันตไอโอดีน ของต่อมไทรอยด์ ซึ่งตรวจซ้ำลดลงมาอยู่ในเกณฑ์ปกติได้ ถ้าตรวจหาระดับ ของไทรอยด์ฮอร์โมน ในเซรุ่ม (serum) ก็จะพบว่า มีระดับสูงกว่าปกติ
การรักษากระทำโดย
๑. ให้ยาประเภทต้านไทรอยด์ (antithyroid drugs) โดยปกติผู้ป่วยจะรู้สึกว่า มีอาการดีขึ้นภายหลังจากกินยาประมาณ ๔-๖ สัปดาห์ และโดยทั่วไปจำเป็นต้องกินยาต้านไทรอยด์เป็นเวลาประมาณ ๑-๒ ปี
๒. ตัดต่อมไทรอยด์ออกบางส่วน ผู้ป่วยที่จะรักษาโดยการผ่าตัดทุกราย ควรได้รับยาต้านไทรอยด์มาก่อน จนกระทั่งการทำงานของต่อมไทรอยด์อยู่ในเกณฑ์ปกติ ผู้ป่วยที่ได้รับการผ่าตัดในขณะที่ต่อมไทรอยด์ทำงานเกินปกติ อาจกระตุ้นให้เกิดวิกฤตไทรอยด์ได้ วิกฤตไทรอยด์ประกอบด้วยอาการที่สำคัญ คือ อาการไข้สูงอย่างมาก ร่วมกับอาการ ซึ่งมีการทำงาน ของต่อมไทรอยด์เกินปกติอย่างมาก เกิดขึ้น ภายในวันแรก หรือ ๒ วัน ภายหลังการผ่าตัดชีพจรของผู้ป่วยจะเร็วมาก มีอาการแห้งน้ำ มีการเต้นของหัวใจผิดปกติ และอาจมีอาการหัวใจวาย นอกจากนี้ อาจจะมีอาการอื่นๆ เช่น อาการซึมจนถึงมีอาการหมดสติได้
๓. ให้รังสีไอโซโทปกัมมันตไอโอดีน การรักษาโดยใช้รังสีกัมมันตไอโอดีนเป็นจำนวนมากพอที่จะทำลายไทรอยด์ ซึ่งแพทย์จะใช้รักษาในผู้ป่วยที่เลือกแล้วเท่านั้น เพราะอาจจะมีอันตรายได้
ภาวะการทำงานของต่อมไทรอยด์น้อยกว่าปกติ
ภาวะการทำงานของต่อมไทรอยด์น้อยกว่าปกติพบได้บ่อยในหญิงมากกว่าในชาย และมีสาเหตุเกิดขึ้นได้ปลายประการ
อาการที่สำคัญคือ อาการอ่อนเพลีย และอ่อนแรงของกล้ามเนื้อ รวมทั้งอาจจะมีอาการเป็นเหน็บ และปวดที่บริเวณกล้ามเนื้อ ผู้ป่วยมักจะมีอาการซึมไม่สนใจต่อสิ่งแวดล้อม และมีอาการ "ขี้หนาว" ทนต่ออากาศเย็นไม่ได้ดี ผู้ป่วยมักจะมีอาการเบื่ออาหาร แต่น้ำหนักตัวเพิ่มขึ้น ความจำมักจะไม่ดี และอาจทำให้มีอาการสมองเสื่อมได้ เสียงผู้ป่วยจะแหบ มีเสียงต่ำ และการพูดจะช้ากว่าปกติ นอกจากนี้ยังปรากฏว่า ผมและขนมักจะร่วงได้ง่าย โดยเฉพาะอย่างยิ่งตั้งแต่ส่วนบนหน้าผากขึ้นไป ผู้ป่วยมักจะมีอาการท้องผูก และมีความผิดปกติเกี่ยวกับประจำเดือนในสตรี เช่น มีประจำเดือนมากเกินปกติ หรือไม่มีประจำเดือน รวมทั้งมีอาการกามตายด้าน และไม่มีบุตร อาการแสดงที่สำคัญคือ อาการซีดแกมเหลือง และมีอาการบวมรอบๆ นัยน์ตา และส่วนอื่นๆ ของร่างกาย อาการบวมดังกล่าวเป็นชนิดกดไม่บุ๋ม (nonpitting edema) ผิวหนังจะแห้งหยาบ เย็น ผมและขนร่วง หรือมีผมน้อย อุณหภูมิของร่างกายจะต่ำกว่าปกติ ชีพจรจะช้า รวมทั้งความดันเลือดอาจจะลดลง โดยเฉพาะอย่างยิ่ง ความดันซิสโทลิก ผู้ป่วยอาจจะมีหัวใจโตกว่าปกติ และอาจจะมีเสียงหัวใจผิดปกติร่วมด้วยได้
นอกจากนี้ผู้ป่วยอาจจะมีอาการของน้ำในถุงเยื่อหุ้มหัวใจ อาการเจ็บหน้าอก เนื่องจากเลือดเลี้ยงหัวใจไม่พอเพียง และอาการที่เกิดขึ้น เนื่องจากมีระดับน้ำตาลในเลือดต่ำได้ เป็นต้น ผู้ป่วยที่มีอาการรุนแรงอาจจะมีอาการซึมถึงหมดสติเกิดขึ้นได้ โดยเฉพาะอย่างยิ่งในผู้ป่วยที่มีอายุมาก อาการดังกล่าวมักเกิดขึ้นช้าๆ ทำให้ชีพจรช้า หายใจช้า อุณหภูมิของร่างกายลดลงมาก และอาจจะมีอาการชักร่วมกับอาการ ซึ่งมีระดับน้ำตาล และระดับโซเดียมในเลือดต่ำลงมาก กล้ามเนื้อจะหย่อนตัวช้ากว่าปกติ ภายหลังการหดตัวที่เกิดจากการเคาะรีเฟล็กซ์เทนดอน
การรักษาที่สำคัญคือ การให้ฮอร์โมนแอลไทร็อคซิน (l-thyroxin) ทดแทน ในผู้ป่วยที่มีอาการหมดสติ เนื่องจาก ภาวะการทำงานของต่อมนี้ ลดลงมากเกินปกติ อาจให้ฮอร์โมนไทรไอโอไทโรนีน ซึ่งออกฤทธิ์เร็วกว่า จนกระทั่งผู้ป่วยดีขึ้นมากแล้ว จึงทดแทนด้วยฮอร์โมนแอลไทร็อกซิน
โรคเบาหวาน
โรคเบาหวานเป็นโรค ซึ่งพบได้บ่อยมาก และพบได้ทั่วโลก โดยเฉพาะอย่างยิ่งในปัจจุบัน ซึ่งการกินอยู่ของพลเมืองดีขึ้น โรคเบาหวานเป็นโรค ซึ่งมีความผิดปกติของแมแทบอลิซึมของคาร์โบไฮเดรตเป็นส่วนใหญ่
สาเหตุของโรคเบาหวานส่วนใหญ่ยังไม่ทราบแน่นอน แต่เชื่อว่า ความสัมพันธ์ระหว่างการสร้าง และการปลดปล่อยอินซูลิน (insulin) ร่วมกับการทำงาน ของอินซูลิน และเนื้อเยื่อต่างๆ ของร่างกายที่เกี่ยวข้อง มีส่วนสำคัญในการเกิดโรคนี้ ผู้ป่วยที่เป็นโรคของต่อมตับอ่อน เช่น มีภาวะตับอ่อนอักเสบเรื้อรัง หรือตัดเอาต่อมตับอ่อนออก ทำให้ไม่สามารถสังเคราะห์อินซูลินได้ จะปรากฏว่า มีโรคเบาหวานเกิดขึ้น นอกจากนี้เบาหวานยังอาจเกิดขึ้นได้ ในผู้ป่วยที่เป็นโรค หรือกลุ่มอาการคุชิง (cushing syndrome) ได้รับคอร์ทิโคสตีรอยด์ (corticosteroid) มากเกินปกติเป็นเวลานาน และในหญิงมีครรภ์ เป็นต้น กรรมพันธุ์ก็เป็นปัจจัยหนึ่ง ที่เกี่ยวกับสาเหตุของโรคนี้

การจำแนกประเภทโรคเบาหวาน
อาจจำแนกได้ดังนี้
๑. เบาหวานในทารกและเด็ก หมายถึง ผู้ป่วยที่มีอาการของเบาหวาน เริ่มต้นเมื่ออายุ ๐-๑๔ ปี ผู้ป่วยพวกนี้มักจะมีอาการเริ่มต้นรุนแรง และมักเป็นผู้ป่วยที่จำเป็นต้องได้รับอินซูลินตลอดเวลา
๒. เบาหวานในวัยรุ่น หมายถึง ผู้ป่วยที่เริ่มมีอาการเบาหวานระหว่างอายุ ๑๕-๒๕ ปี ซึ่งโดยมากมักจะมีอาการเกิดขึ้นทันที และมักจะเป็นผู้ป่วย ซึ่งต้องได้อินซูลินรักษาเช่นเดียวกัน
๓. เบาหวานในผู้ใหญ่ หมายถึง โรคเบาหวาน ซึ่งเริ่มต้นมีอาการตั้งแต่อายุ ๒๔-๖๔ ปี ซึ่งผู้ป่วยพวกนี้มีอาการเปลี่ยนแปลงได้มาก และมักไม่จำเป็นจะต้องได้รับอินซูลิน
๔. เบาหวานในคนสูงอายุ หมายถึง ผู้ป่วยที่เริ่มมีอาการ เมื่อมีอายุเกิน ๖๔ ปีขึ้นไป และมักจะไปพบแพทย์ ด้วยอาการของโรคแทรกซ้อนของเบาหวาน ผู้ป่วยพวกนี้มักสามารถควบคุมอาการเบาหวานได้ โดยไม่จำเป็นต้องใช้อินซูลิน
นอกจากนี้ โรคเบาหวานยังจำแนกออกได้อีกแบบหนึ่งดังนี้
๑. เบาหวานประเภทวัยรุ่น หมายถึง ผู้ป่วยเบาหวานไม่ว่าจะอยู่ในอายุใดๆ ก็ตามที่ต้องการอินซูลินในการรักษา และเป็นประเภท ซึ่งมีความโน้มเอียงที่จะเกิดภาวะคีโทซิส (ketosis) ได้ง่าย
๒. เบาหวานประเภทต่อต้านอินซูลิน หมายถึง ผู้ป่วยเบาหวานที่ต้องการอินซูลินมากเกินกว่าวันละ ๒๐๐ หน่วย
๓. เบาหวานจากต่อมไร้ท่อ หมายถึง ผู้ป่วยเป็นโรคเบาหวาน หรือมีความผิดปกติไม่ทนต่อเมแทบอลิซึมของคาร์โบไฮเดรต เนื่องจากโรคของต่อมไร้ท่อ เช่น กลุ่มอาการคุชิง
๔. เบาหวานประเภทเปลี่ยนแปลงง่าย หมายถึง โรคเบาหวานประเภทวัยรุ่น ซึ่งควบคุมอาการของระดับน้ำตาลในเลือด สูงเกินปกติ ภาวะคีโทซิส และอาการระดับน้ำตาลในเลือดต่ำกว่าปกติได้ยาก
อาการของผู้ป่วยโรคเบาหวาน
ขึ้นอยู่กับองค์ประกอบหลายประการ เช่น ความรวดเร็ว และความรุนแรงของความผิดปกติของเมแทบอลิซึมของคาร์โบไฮเดรต การติดเชื้อ ซึ่งอาจจะเกิดขึ้นร่วมกับโรคเบาหวาน แต่โดยทั่วไปผู้ป่วยที่เป็นโรคเบาหวานอาจไปพบแพทย์ด้วยอาการดังต่อไปนี้
๑. การตรวจพบน้ำตาลในปัสสาวะโดยที่ผู้ป่วยไม่มีอาการ การตรวจปัสสาวะเป็นส่วนหนึ่ง ของการตรวจร่างกายโดยทั่วไป เช่น ตรวจเพื่อเข้าทำงาน หรือประกันชีวิต ในการตรวจนี้ อาจพบน้ำตาลได้ โดยผู้ป่วยอาจไม่มีอาการใดๆ

๒. เบาหวานที่มีอาการเริ่มต้นช้าๆ ผู้ป่วยเบาหวานอาจจะมีอาการเริ่มต้นช้าๆ เช่น มีอาการกระหายน้ำ และปัสสาวะมาก โดยเฉพาะอย่างยิ่ง มีปัสสาวะมากและบ่อยในเวลากลางคืน ผู้ป่วยอาจจะมีประวัติน้ำหนักตัวลดและผอมลงภายในเวลาหลายเดือน แต่ในบางครั้งผู้ป่วยอาจมีน้ำหนักขึ้นเล็กน้อย ก่อนที่จะมีอาการผอมลง อาการอย่างอื่นที่พบได้ ได้แก่ อาการอ่อนเพลีย อาการคันที่บริเวณอวัยวะสืบพันธุ์ ฝีที่ผิวหนัง อาการกามตายด้าน หรือหมดความรู้สึกทางเพศ ลักษณะอาการเริ่มต้นดังกล่าว มักพบได้ในผู้ป่วยที่อยู่ในวัยกลางคนมากกว่าผู้ป่วยที่มีอายุน้อย หรือผู้ป่วยที่สูงอายุ
๓. เบาหวานที่มีอาการเริ่มต้นเฉียบพลัน ผู้ป่วยเบาหวานประเภทนี้มักจะมีอาการมากขึ้นในเวลาอันสั้น เช่น มีอาการปัสสาวะบ่อย และจำนวนมาก อาการดื่มน้ำจำนวนมาก น้ำหนักลดอย่างรวดเร็ว และอาจจะมีอาการของโรคแทรกซ้อน เช่น อาการคีโทอะซิโดซิส (ketoacidosis) ทำให้มีอาการซึม จนถึงหมดสติได้ภายในเวลาไม่นานนัก อาการอื่นที่อาจพบได้ ได้แก่ อาการคลื่นไส้ อาเจียน ปวดท้อง ปวดตามกล้ามเนื้อ โดยเฉพาะอย่างยิ่งในเวลากลางคืน อาการชา อาการไวต่อการกระตุ้น อาการเริ่มต้นดังกล่าว มักพบได้บ่อย ในผู้ป่วยที่เป็นเด็กหรือวัยรุ่น และอาจพบได้ในผู้ป่วยที่สูงอายุด้วย
๔. เบาหวานที่ไปพบแพทย์ด้วยโรคแทรก ผู้ป่วยเบาหวานสูงอายุมักจะไปพบแพทย์ด้วยโรคแทรก เช่น อาการต้อแก้วตา ประสาทส่วนปลายหลายเส้นอักเสบ โรคแทรกทางไตและอื่นๆ
โรคแทรก
โรคเบาหวานเป็นโรคที่มีผลต่อระบบต่างๆ ของร่างกายทุกระบบ โดยเฉพาะผู้ป่วยที่มีอาการเบาหวานเป็นเวลานาน และมีอาการเบาหวานอย่างรุนแรง อาจมีโรคแทรกต่างๆ ได้ดังนี้
๑. โรคแทรกทางตา ที่สำคัญได้แก่ อาการต้อแก้วตา อาการอักเสบของจอตา หรือเรตินา (retina) ทำให้มีการเปลี่ยนแปลงภายในจอตา เช่น มีการโป่งพองเล็กๆ ของหลอดเลือดแดงเล็กๆ ซึ่งการโป่งพองดังกล่าวอาจจะแตกมีเลือดออกได้ อาการอักเสบของเยื่อตาขาว และม่านตา ในรายที่เป็นรุนแรงอาจมีพังผืดภายในจอตา และจอตาจะแยกออก ทำให้ผู้ป่วยมีอาการตาบอดได้
๒. โรคแทรกทางระบบประสาท เช่น โรคประสาทส่วนปลายหลายเส้นอักเสบ โรคประสาทอัตโนมัติ (autonomic) ผิดปกติ ทำให้ผู้ป่วยมีความผิดปกติของการหลั่งเหงื่อ การถ่ายอุจจาระ ปัสสาวะ และความผิดปกติทางเพศ โรคประสาทเดี่ยวบางเส้นอักเสบ โดยเฉพาะอย่างยิ่งประสาทสมอง และประสาทส่วนปลายบางเส้น เป็นต้น
๓. โรคแทรกทางผิวหนัง เช่น ผิวหนังอักเสบ ฝีผิวหนัง และการอักเสบของช่องคลอด เป็นต้น
๔. โรคแทรกทางไต เช่น มีการอักเสบของไตและกรวยไต กลุ่มอาการเนโฟรทิก (nephrotic synstiel-Wilson syndrome) เป็นต้น
๕. โรคแทรกทางหลอดเลือด โรคเบาหวาน จะทำให้มีการกลายเป็นลิ่มของเลือดเร็วกว่าธรรมดา ทำให้การไหลเวียนของเลือด ไปสู่ส่วนต่างๆ ของร่างกายช้าอาจจะมีการอุดกั้นได้ เช่น การอุดกั้นของแขนขา จนถึงมีอาการเนื้อตายเน่า เนื่องจากขาดเลือดเลี้ยง อาการเนื้อสมองตาย เนื่องจากขาดเลือดเลี้ยง และอาจมีอาการอุดกั้นของหัวใจ ทำให้เป็นโรคกล้ามเนื้อหัวใจตาย เป็นต้น
๖. คีโทอะซิโดซิส และ อาการหมดสติจากเบาหวาน นับว่า เป็นโรคแทรกที่สำคัญโรคหนึ่งของโรคเบาหวาน ทำให้มีการสะสม ของกรดคีโทซิส และสารอื่น ซึ่งเกิดขึ้น เนื่องจากร่างกายไม่สามารถใช้คาร์โบไฮเดรตได้หมด เช่น มีการสะสมของกรดแล็กทิก และกรดไพรูวิก รวมทั้งมีการสะสมของกรดไขมันอื่นๆ ในร่างกายเป็นจำนวนมาก อาการคีโทอะซิโดซิส และอาการหมดสติ เนื่องจากเบาหวาน จะถูกกระตุ้นให้เกิดได้เร็วในผู้ป่วยที่มีอาการติดเชื้อ ได้รับภยันตราย หรือที่ได้รับการรักษาไม่ถูกต้อง ผู้ป่วยจะมีอาการซึม จนถึงหมดสติ อาการแห้งน้ำ ผู้ป่วยมักจะมีอาการหอบลึก และอาจมีประวัติของการถ่ายปัสสาวะเป็นจำนวนมาก นำมาก่อน
๗. โรคแทรกอื่นๆ ผู้ป่วยที่เป็นโรคเบาหวานจะมีความต้านทานต่อเชื้อโรคลดน้อยลง จึงปรากฏว่า ผู้ป่วยที่เป็นโรคเบาหวาน มักจะมีอาการติดเชื้อได้ง่าย โดยเฉพาะอย่างยิ่งวัณโรคปอด
การวินิจฉัยโรคเบาหวาน นอกจากจะอาศัยอาการที่สำคัญแล้ว ยังจำเป็นต้องอาศัยการตรวจทางห้องทดลอง ผู้ป่วยที่เป็นโรคเบาหวาน จะปรากฏว่า มีกลูโคสในปัสสาวะ และมีระดับของกลูโคสในเลือดสูงเกินปกติ
ในผู้ป่วยที่มีอาการของโรคเบาหวาน แต่การทดสอบระดับน้ำตาลในเลือดพบว่า ปกติ และไม่พบว่า มีกลูโคสในปัสสาวะ อาจทำการทดสอบหาความทนต่อกลูโคสได้
ผู้ป่วยที่มีอาการหมดสติจากเบาหวาน หรือมีภาวะคีโทอะวิโดซิส จะปรากฏว่า มีระดับน้ำตาลในเลือดสูงมาก และมีปริมาณของกรดคีโทนในเลือดสูง (๔+) ด้วย นอกจากนี้ เมื่อตรวจปัสสาวะจะปรากฏว่า มีน้ำตาลกลูโคสในปัสสาวะ ๔+ และมีกรดคีโทนในปัสสาวะ ๔+ เช่นเดียวกัน
การรักษาเบาหวานมีหลักที่สำคัญคือ ต้องควบคุมให้มีระดับน้ำตาลกลูโคสในเลือดอยู่ในเกณฑ์ปกติ และควบคุมมิให้มีน้ำตาลกลูโคสในปัสสาวะ

การรักษาเบาหวานในผู้ใหญ่ และผู้สูงอายุ ที่ไม่มีอาการของโรคแทรกซ้อน และโดยเฉพาะอย่างยิ่งผู้ป่วยอ้วนหรือมีน้ำหนักตัวเกินปกติ มักสามารถรักษาเบาหวานได้ โดยการควบคุมอาหารแต่เพียงอย่างเดียว ถ้าผู้ป่วยให้ความร่วมมือดี ผู้ป่วยที่อ้วน ก็ควรต้องลดน้ำหนัก ที่มากเกินปกตินั้น ให้มาอยู่ในเกณฑ์ปกติ อย่างไรก็ดี การรักษาโดยการควบคุมอาหารอย่างเดียวอาจใช้เวลานานถึง ๑ เดือน ก่อนที่จะควบคุมเบาหวานได้ หลักการควบคุมอาหารที่สำคัญ ได้แก่ การให้ผู้ป่วยกินอาหารคาร์โบไฮเดรตในปริมาณที่จำกัด และปริมาณของแคลอรีที่ขาด อาจทดแทนได้โดยอาหารประเภทโปรตีน
เบาหวานในผู้ใหญ่ หรือผู้สูงอายุที่ไม่มีโรคแทรก และไม่สามารถ ที่จะควบคุมเบาหวานนั้นได้ โดยการควบคุมอาหารแต่เพียงอย่างเดียว จำเป็นต้องใช้ยาลดน้ำตาลในเลือดชนิดกิน ร่วมกับยาลดระดับน้ำตาลในเลือดชนิดฉีด ที่นิยมใช้ในปัจจุบันมี ๒ ประเภท คือ ซัลโฟนีลยูเรีย และไบกัวไนด์ (salfonyl uria, biguanide)
เบาหวานในวัยรุ่น เป็นเบาหวานที่จำเป็นต้องได้รับอินซูลินตลอดเวลา ร่วมกับการควบคุมอาหาร
อินซูลิน
เป็นโปรตีนประเภทโพลีเพปไทด์ อินซูลินที่ฉีดในการรักษาเบาหวานเป็นอินซูลิน ซึ่งได้มาจากสัตว์ ซึ่งมีฤทธิ์สามารถลดระดับ ของน้ำตาลในเลือดได้ เช่นเดียวกับอินซูลินในร่างกายของมนุษย์ แต่ในขณะเดียวกันอาจทำให้เกิดการต่อต้านอินซูลิน เนื่องจากโปรตีนแปลกที่เกิดขึ้นได้ อินซูลินที่นิยมให้ในประเทศไทยมีเพียง ๒ ชนิดคือ อินซูลินชนิดธรรมดา หรือชนิดละลายได้ ซึ่งออกฤทธิ์สั้น และเอ็นพีเอชอินซูลิน (NPH; neutral protamine hagedorn insulin) ซึ่งออกฤทธิ์ช้า และอยู่นาน
การรักษาอาการหมดสติ เนื่องจากเบาหวาน หรือภาวะคีโทอะซิโดซิส การรักษาผู้ป่วยประเภทนี้ มีหลักการสำคัญ นอกเหนือจาก ผู้ป่วยที่มีอาการหมดสติ โดยทั่วไป คือ จำเป็นต้องให้อินซูลินประเภทธรรมดาทดแทนในขนาดที่พอเพียง ให้น้ำให้พอเพียง รักษา หรือป้องกันการติดเชื้อ ซึ่งมักมีร่วมด้วย รวมทั้งการรักษาภาวะอิเล็กโทรไลต์ (electrolite) ให้อยู่ในเกณฑ์ปกติ โดยเฉพาะอย่างยิ่ง โพแทสเซียมในเลือด
