1,244 Views
1,244 Viewsหากผู้ป่วยไม่ได้รับการวินิจฉัยจากแพทย์ว่าเป็นโรคมาลาเรียและไม่ได้รับการรักษาอย่างทันเวลาจะเสี่ยงต่อการเกิดภาวะของโรคอย่างรุนแรงดังนั้นแพทย์จึงจำเป็นต้องถามประวัติการเดินทางในผู้ป่วยที่มีไข้ทุกรายเพราะผู้ป่วยที่ไม่ได้เดินทางเข้าไปในถิ่นมาลาเรียแล้วได้รับเชื้อนั้นพบน้อยมาก เช่น ได้รับเลือดที่มีเชื้อมาลาเรียเกิดอุบัติเหตุจากการถูกเข็มที่ใช้เจาะเลือดผู้ป่วยโรคมาลาเรียตำ มาลาเรียแต่กำเนิดหรือได้รับเชื้อมาลาเรียมาจากสนามบินโดยถูกยุงก้นปล่องที่ติดมากับเครื่องบินกัด นอกจากนี้ในการตรวจเลือดผู้ป่วยที่มีไข้ถ้าพบว่ามีเกล็ดเลือดต่ำก็ควรนึกถึงโรคมาลาเรียด้วย

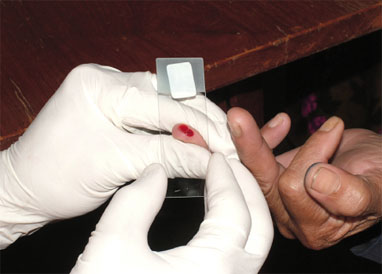
การวินิจฉัยยืนยันโรคมาลาเรีย คือ การตรวจเลือดและพบเชื้อมาลาเรียในกระแสเลือดส่วนการวินิจฉัยมาตรฐาน คือ การย้อมสีเลือดผู้ป่วยบนแผ่นกระจกใสแล้วดูด้วยกล้องจุลทรรศน์ การวินิจฉัยโรคโดยไม่มีการตรวจเลือดยืนยันนั้นไม่สามารถเชื่อถือได้ การตรวจเลือดต้องอาศัยการฝึกฝนให้เกิดความชำนาญในรายที่สงสัยว่าเป็นโรคมาลาเรียหากตรวจครั้งหนึ่งแล้วไม่พบเชื้อก็ต้องตรวจซ้ำนอก จากนี้ยังต้องตรวจด้วยวิธีการและเทคนิคที่สูงขึ้น เช่น การย้อมเชื้อแบบเรืองแสง การตรวจกรดนิวคลีอิก (nucleic acid) ของเชื้อโดยวิธีเพิ่มดีเอ็นเอหรือวิธีพีซีอาร์ การวินิจฉัยอย่างรวดเร็วโดยวิธีทดสอบอิมมูโนโครมาโทกราฟิก (Rapid diagnostic immunochromatographic test : RDT) ก็เป็นวิธีที่นิยมใช้ในสถานพยาบาลหรือในพื้นที่ที่ไม่สามารถใช้กล้องจุลทรรศน์ในการวินิจฉัยเชื้อมาลาเรียได้
การวินิจฉัยโรคมาลาเรียโดยวิธี RDT นั้น มีความไวต่ำกว่าวิธีย้อมสีเลือดตรวจด้วยกล้องจุลทรรศน์ดังนั้นถ้าหากมีปัญหาในการวินิจฉัยชนิดของเชื้อโดยวิธี RDT หรือไม่มีการยืนยันการวินิจฉัยโรคจากการตรวจด้วยวิธีย้อมสีเลือดก็ให้รักษาแบบผู้ป่วยโรคมาลาเรียฟัลซิพารัมไปก่อนเพราะเป็นชนิดที่ก่อให้เกิดอาการรุนแรงได้จนกว่าจะพิสูจน์ได้ว่าไม่ใช่จึงใช้วิธีรักษาโรคมาลาเรียชนิดอื่นต่อไป